国によるポリファーマシー対策
2022年度には地域によるモデル事業を開始
2017年、厚労省は『高齢者の医薬品適正使用の指針』をまとめ、高齢者のポリファーマシー対策に乗り出し、現在に至るまでさまざまな取り組みを行っています。
ポリファーマシーとは、多くの薬を服用すること(多剤併用)によって、薬害リスクの増加や服薬効果の低下などの問題につながる状態を指します。
現在、国は各医療機関や介護施設に、ポリファーマシー対策の取り組みの実態調査を進めています。
2022年度には、地域全体で高齢者のポリファーマシー対策を進めていく際の課題解決へ向けて、厚生労働省主体で新たなモデル事業を実施することを検討しています。
ここでは、地域連携で生まれるメリットや課題の洗い出しを行う方針です。
ポリファーマシー加算の算定が進んでいない
国はポリファーマシー対策を進めるため、2018年の診療報酬改定で「薬剤総合評価調整加算」を新設しました。
これは、病院の処方薬剤を減らすことで算定される加算で、業界ではポリファーマシー加算とも呼ばれています。
しかし、2018年4月から2019年3月にかけて、この加算の算定率は低くなっていました。厚労省の報告によると、薬剤総合評価調整加算を一度も加算しなかった病院は、65.4%と半数以上を占めています。
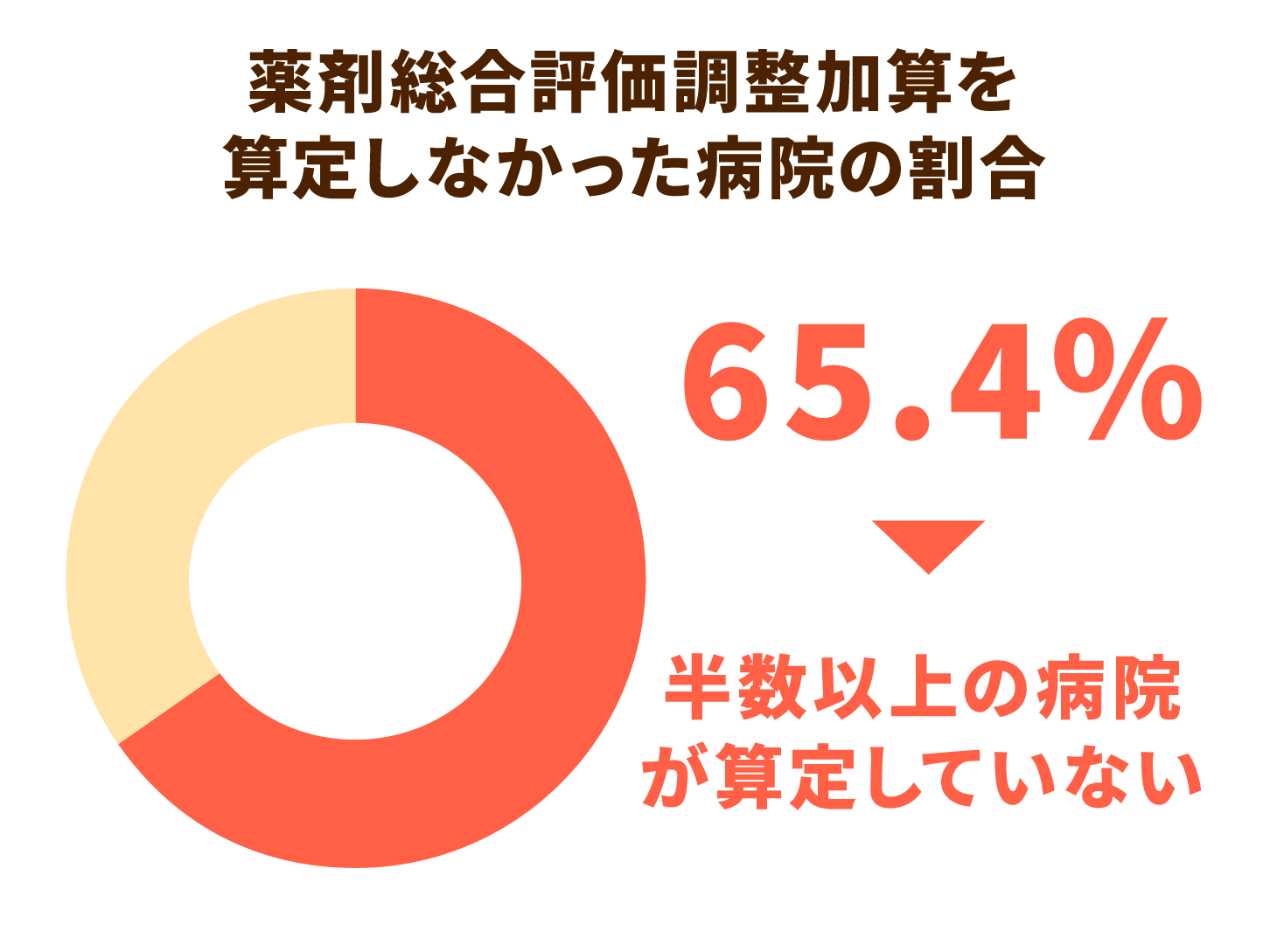
算定率が低調に終わったため、2020年の診療報酬改定で算定要件が改正されました。これにより、いくつかの病院では算定率が改善したという報告も上がっていますが、全国でどれほど普及しているかは今後の調査を待たなければなりません。
ポリファーマシーの現状と対策
ポリファーマシーは薬の「数」の問題ではない
ポリファーマシーは、単なる「多剤併用」の問題だと誤解されがちです。
先に触れた「薬剤総合評価調整加算」でも、6剤以上の薬を服用している患者の減薬を評価するとしていますが、実は薬の数そのものではなく、多剤併用したことによる薬害リスクが問題になります。
特に高齢者は、心身機能や認知機能が低下しやすく、さまざまな疾患を抱えやすい傾向があります。その症状によって、複数の医療機関に通うケースも多く、そのたびに薬を処方されるため、多剤併用の状態になりやすいのです。
薬の代謝は肝臓で行われますが、加齢に伴う肝機能の低下によって、成分の血中濃度が高まりやすく、いくつかの薬を併用すると作用が強く出すぎてしまうことがあります。
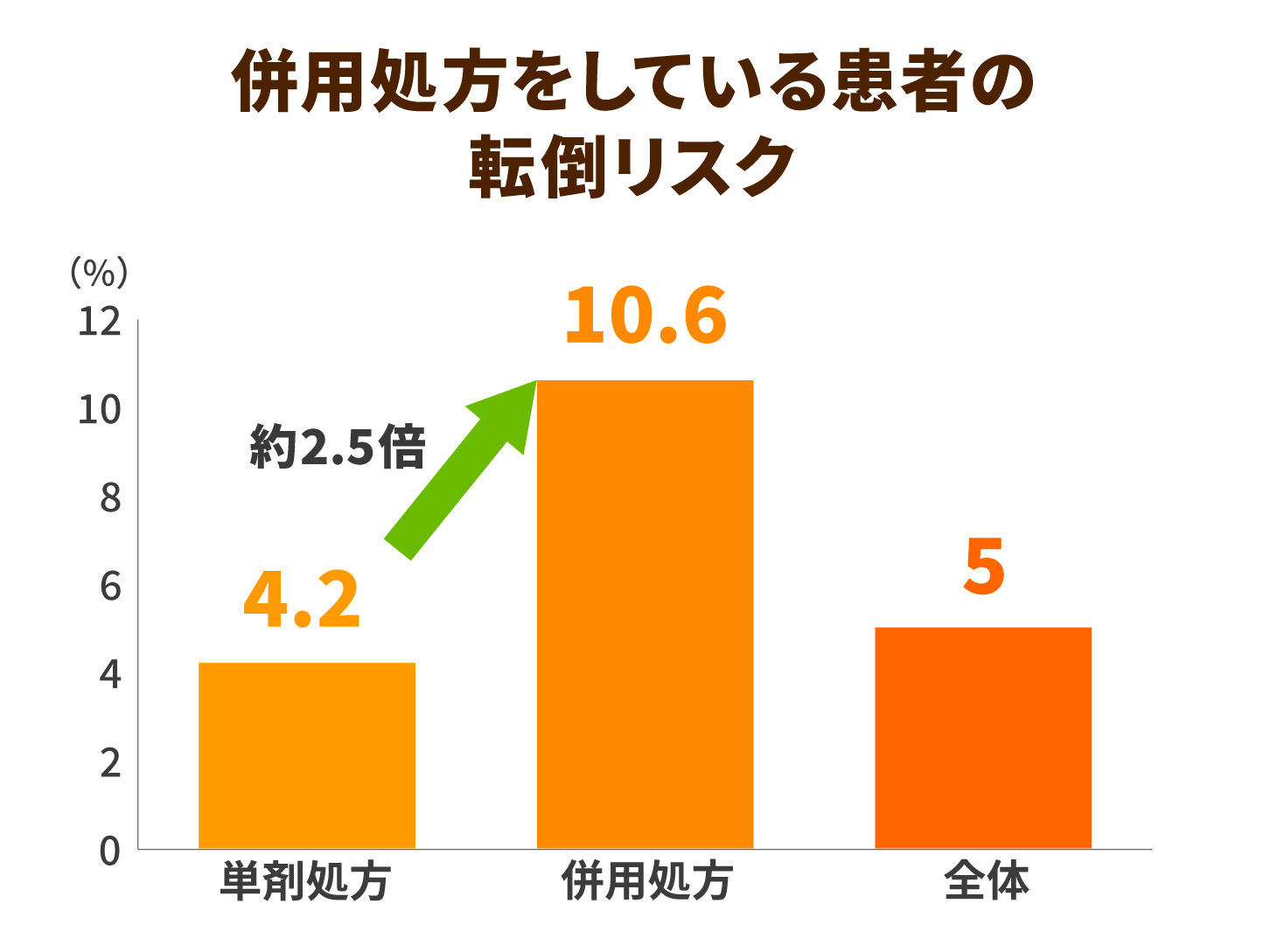
高齢者に起きやすい薬害リスクの一つとして、ふらつきや転倒が挙げられます。特に睡眠薬は投薬に注意が必要な種類の薬剤として広く認知されており、多剤併用によってより転倒リスクが上がりやすいとされています。
獨協医科大学病院の調査によると、1種類だけ服用している単剤処方よりも、2種類以上を服用している併用処方の方が、約2.5倍も転倒リスクが高まると報告されています。
個人でできるポリファーマシー対策
医療機関でのポリファーマシー対策には、慎重に患者の状態を見極める必要があります。安易に薬剤を減らしてしまうと、急な中止によって離脱症状が出たり、疾患を悪化させる可能性があるからです。
そこで重要な役割を果たすのが「お薬手帳」です。
患者が「いつ、どこで、どんな薬を処方してもらったか」を記録しておくことで、複数の医療機関を受診するときや、転居したときなどに、医師や薬剤師が現在服用している薬の種類を把握しやすくなります。
しかし、お薬手帳だけでは、服用している薬のすべてを網羅できるわけではなく、医師は記載されている情報が不十分である可能性を含めて、適切に薬を処方できているかを判断しなくてはなりません。
そのため、患者の病態を見極めるためには、当該病院だけでなく、地域のクリニックや、患者が利用している介護施設などとも、情報を共有する必要があるのです。
鍵を握るのは多職種連携
香川県で実践される先駆的な取り組み
ポリファーマシー対策の先進的事例として注目されているのが香川県の三豊総合病院の取り組みです。
同院では、2020年度にポリファーマシー対策推進チームを結成しました。
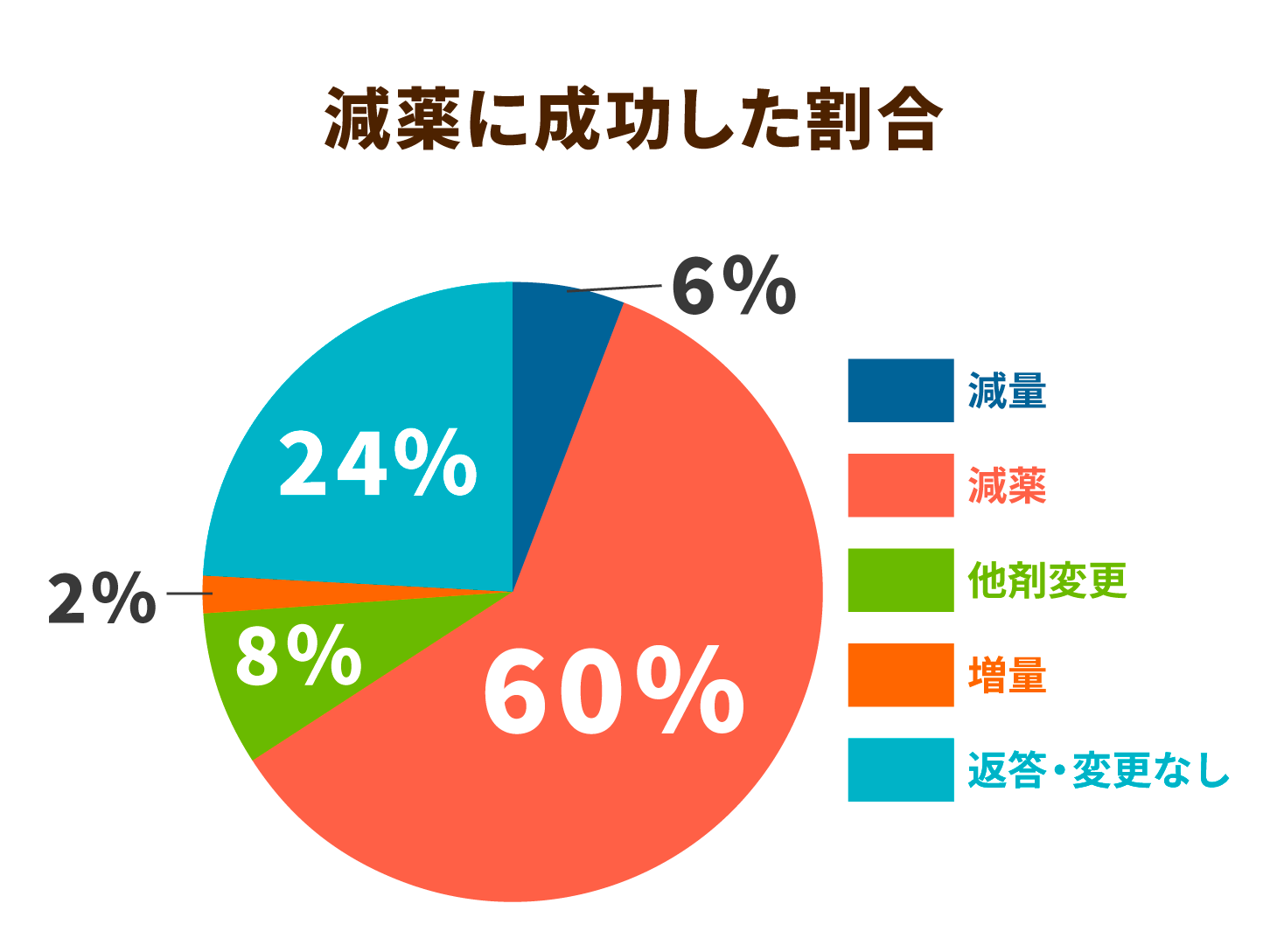
医師、薬剤師、看護師、リスクマネージャー、理学療法士、言語聴覚士で構成され、週1回のチームカンファレンスで入院患者が常用している薬の調査を行い、退院後も病院と薬剤師が連携することで継続したフォローを行う体制を整えました。
チームは月平均で17.6件のポリファーマシー案件に介入し、60%の案件で減薬することに成功しています。
求められる地域内での多職種連携
これまでは、病院を中心としたポリファーマシー対策が取られ、主に入院患者を対象としたモデル事業が進められていました。
事業を通して浮き彫りになったのは、外来・在宅患者への対策の難しさです。
入院患者の場合は、主治医が積極的に介入することで減薬することができますが、外来・在宅患者の場合は、複数の医療機関に通院しているため、単独の病院だけでは患者の服用状況をすべて把握することが困難です。
そこで、国は地域の医師会・薬剤師会を含めた地域内での連携を高めるような取り組みの必要性を検討しています。
この連携において、介護サービスを利用している高齢者については、医療機関と介護事業者との連携が不可欠だとされています。
サービス担当者会議などを通じて、医療機関だけでは得られない情報を共有することで、より適切な処方につなげられるからです。
ポリファーマシーは、患者の生活に左右される個別性の高い問題です。そのため、一つひとつの事例をしっかりと精査して、対策を講じる必要があります。
2022年度から実施される地域連携モデル事業を通して、連携力を高める効率的な方法の確立が待たれています。






みんなのコメント
ニックネームをご登録いただければニックネームの表示になります。
投稿を行った場合、
ガイドラインに同意したものとみなします。
みんなのコメント 0件
投稿ガイドライン
コミュニティおよびコメント欄は、コミュニティや記事を介してユーザーが自分の意見を述べたり、ユーザー同士で議論することで、見識を深めることを目的としています。トピックスやコメントは誰でも自由に投稿・閲覧することができますが、ルールや目的に沿わない投稿については削除される場合もあります。利用目的をよく理解し、ルールを守ってご活用ください。
書き込まれたコメントは当社の判断により、違法行為につながる投稿や公序良俗に反する投稿、差別や人権侵害などを助長する投稿については即座に排除されたり、表示を保留されたりすることがあります。また、いわゆる「荒らし」に相当すると判断された投稿についても削除される場合があります。なお、コメントシステムの仕様や機能は、ユーザーに事前に通知することなく、裁量により変更されたり、中断または停止されることがあります。なお、削除理由については当社は開示する義務を一切負いません。
ユーザーが投稿したコメントに関する著作権は、投稿を行ったユーザーに帰属します。なお、コメントが投稿されたことをもって、ユーザーは当社に対して、投稿したコメントを当社が日本の国内外で無償かつ非独占的に利用する権利を期限の定めなく許諾(第三者へ許諾する権利を含みます)することに同意されたものとします。また、ユーザーは、当社および当社の指定する第三者に対し、投稿したコメントについて著作者人格権を行使しないことに同意されたものとします。
当社が必要と判断した場合には、ユーザーの承諾なしに本ガイドラインを変更することができるものとします。
以下のメールアドレスにお問い合わせください。
info@minnanokaigo.com
当社はユーザー間もしくはユーザーと第三者間とのトラブル、およびその他の損害について一切の責任を負いません。
2020年9月7日 制定