睡眠薬・抗不安薬は高齢者にとってリスクになる面も
転倒や認知機能の低下が起こるものもある
先日、朝日新聞が厚生労働省のデータを元に行った分析により、転倒や骨折、認知機能低下を引き起こすので使用を控えるべきとされている「睡眠薬・抗不安薬」が、65歳以上の高齢者、特に80代に多く処方されている実態が明らかにされました(朝日新聞デジタル2019年12月7日)。
現在、「不眠症」に対して、医療機関ではさまざまな種類の睡眠薬が処方されています。
しかし睡眠薬のなかには、特に高齢者が服用した場合、「足元がふらついて転びやすくなる」「意識がぼんやりする」といった症状が出るものも多くあります。
今回報道された分析結果によって、高齢者にとってリスクの高い薬が医療機関で日常的に処方されている現状が、改めて浮き彫りになったわけです。
睡眠薬には中枢神経の興奮を抑制する作用がありますが、高齢者の場合、「ベンゾジアゼピン(ベンゾ)系」の薬を用いると、転倒や認知機能障害が生じやすくなるとの研究結果が数多くあります。
加齢が進むと薬を分解・排出する力が衰えるため、若い世代よりも副作用による影響が強く出やすいのです。
日本老年医学会が公表している「高齢者の安全な薬物療法ガイドライン」では、これらベンゾ系の睡眠薬は「可能な限り使用は控え、特に長時間作用型は使用するべきではない」ものと位置づけられています。
ところが実際には、高齢者、それも80代の後期高齢者に対して多用されているのです。
副作用によってリスクはさらに高まる恐れが
製薬会社MSDが全国のケアマネージャー828人を対象に行ったアンケート調査によると、在宅で介護を受けている高齢者のうち、医師から睡眠薬を処方されている人の割合は全体の26%に上っていることが明らかにされています。
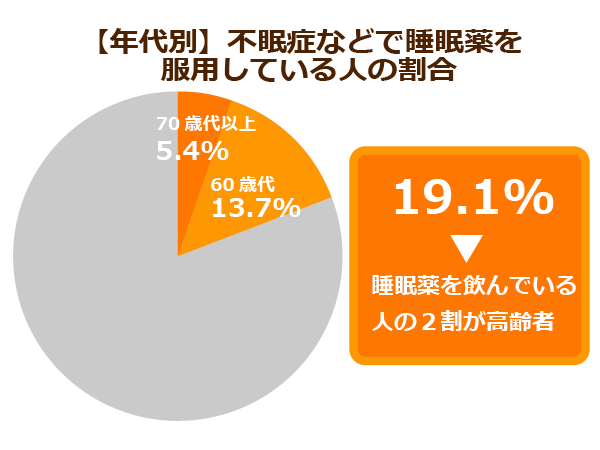
睡眠薬を服用している要介護状態の方は、ただでさえ心身機能の衰えによる転倒の危険性があるのに、睡眠薬の副作用によってさらにそのリスクが高まる恐れがあるわけです。
東京消防庁の調査によれば、2018年中に転倒事故によって救急搬送された高齢者の数は、東京都内だけで約5万8,000人。高齢者における日常生活事故の約8割を占めています。
また、睡眠薬は認知症を発症させやすくするとの研究報告もあります。
フランスで行われた研究によると、75歳以上の人1,000人を対象に約6年にわたって認知症発症者数を調査したところ、睡眠薬であるベンゾ系の薬を服用しなかった場合の発症者数が100人あたり3.2人だったのに対して、服用し続けていた場合の発症者数は100人あたり4.8人。
服用しなかった場合に比べて、発症者数が1.5倍多かったという結果が出ています。
不眠症に悩む高齢者は多い
睡眠障害のひとつ「不眠症」とは
睡眠障害のひとつである不眠症とは、どんなものなのでしょうか。
入眠障害(寝つきが悪い)、中途覚醒(すぐに目が覚める)、早朝覚醒(早起きし過ぎる)、熟眠障害(熟睡した感じが得られない)などの症状が1ヵ月以上続き、倦怠感や意欲低下、食欲低下などの体調不良が現れる症状のことです。
不眠症の症状によって仕事や学習といった日常生活に大きな支障をきたすようになると、病的であるとみなされます。
かつて睡眠は、覚醒レベルが下がることで生じるという受動的な捉え方が中心でした。しかし現在では研究が進み、睡眠とは「生命を維持していくために行われる」能動的な機能であることが明らかになりつつあります。
また、近年では「概日時計」という体内時計のメカニズムの解明が進み、人間が朝起きて夜眠るのは、この概日時計が1日の周期を維持しているからであることも分かってきました。
ほかにも、マウスと人間の細胞から、体内時計を構築する遺伝子ネットワークの存在も最近発見されています。
こうした「睡眠学」の研究が蓄積することで、不眠症治療の進展につながると考えられます。
体内時計の加齢による変化することが要因に
しかし、睡眠に関する研究が進む一方で、不眠症に悩む日本人は多いのが現状です。
「日本睡眠科学研究所」が日本人1万人を対象に行った調査によると、「不眠の疑いあり」と考えられる人の割合は49.3%に上っていました。十分な睡眠を取れずに悩んでいる人は、日本人の約5割となっているわけです。

不眠症の発症割合を世代別にみると、特に高齢者に多い傾向があります。
アメリカの国立老化研究所が65歳以上の高齢者9,000人を対象に行ったアンケート調査では、実に半数以上の人が睡眠の持続に問題を抱えていると回答。
時間的に十分に眠れたと思っていた人でも、起きた際に休息が取れたとは感じられない人が多いという結果が出ています。
高齢者に不眠症が生じやすい理由のひとつが、体内時計の加齢による変化です。
加齢が進むにつれて、血圧や体温、ホルモンの分泌など睡眠をサポートする生体機能リズムが次第に前倒しになっていき、早朝覚醒が生じやすくなっていきます。
また、加齢によって眠りが浅くなることも、不眠症を引き起こす要因です。
睡眠脳波をみた場合、高齢になるほど眠りの深いノンレム睡眠の時間が減り、眠りの浅いレム睡眠の時間が増えます。
その結果、ちょっとした物音でも目が覚めやすくなり、夜中に何度も起きてしまう日が続き、不眠症の症状が出るようになるのです。
睡眠は認知症にも大きく関係している
1日7時間眠ると認知症になりにくい
こうした不眠症は、認知症の発症リスクを高める恐れもあります。
認知症において最も発症例が多いのは、脳内にアミロイドβと呼ばれるタンパク質が蓄積し、それが脳細胞を圧迫・死滅させることで生じる、アルツハイマー型認知症です。
原因物質であるアミロイドβは、深い眠りであるノンレム睡眠中に排出が行われるという特徴を持つため、睡眠不足が続いて排出する時間を確保できないと、どんどん蓄積されていきます。
そうなると、アルツハイマー型認知症の発症リスクは、時間の経過とともに上昇していくわけです。
不眠症と認知症の関係を示す研究結果は、ほかにも多数報告されています。
アメリカのペンシルバニア州立大学医学大学院が行った調査では、不眠症を発症すると脳の処理速度や注意力の切り替え、映像記憶といった認知能力に悪影響を与え、軽度認知障害・認知症の発症リスクを高める危険があることが明らかにされました。
また、学術誌「ネイチャー・ニューロサイエンス」(2015年)では、睡眠不足が続くことによってアミロイドβの蓄積が進み、そのアミロイドβの蓄積がさらに睡眠の質を悪化させ、それによってアミロイドβの蓄積がより進むという悪循環が生じることを示唆する論文も発表されています。
スペインのマドリード大学が行った調査でも、興味深い結果が出ています。平均睡眠時間が7時間の人に比べて、6時間以下の人は36%、8時間以上の人は27%と、認知症および軽度認知障害の発症リスクがより多くなっていると判明しました。
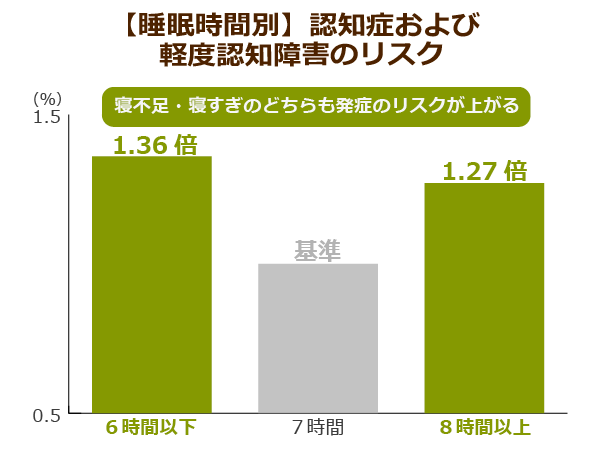
睡眠不足は身体に悪影響を与えますが、長ければいいというわけでもありません。
不眠に悩んだらまずは薬物に頼らない治療を
不眠症が続くと体調不良が続いて社会生活に悪影響が生じ、認知症の発症リスクまで高めます。そのため、できるだけ早く治療を行いたいものです。
ただし、不眠症の治療を行うにあたって、最初から薬物を多用すると副作用の危険性があります。そのため、まずは非薬物療法によって改善の道を探ることも重要です。
不眠症の非薬物療法では、「睡眠衛生指導」が重要な役割を果たします。
睡眠衛生指導とは、「寝酒は不眠のもと」「就寝時間にこだわらず、眠くなった時に寝る」といった睡眠に関する正確な知識を身に付けてもらう、あるいは日々の睡眠状態を記録する「睡眠日誌」を作成してもらうといった指導を行い、生活状況を患者に見直してもらう治療法です。
もし不眠症を発症したら、主治医と相談しつつ、リスクの少ない最適な治療法を模索していくとよいでしょう。
今回は不眠症とその治療薬の問題について考えてきました。
高齢者の不眠症に対する薬物療法と非薬物療法の有効性をめぐる議論は、今後もさらに続きそうです。








みんなのコメント
ニックネームをご登録いただければニックネームの表示になります。
投稿を行った場合、
ガイドラインに同意したものとみなします。
みんなのコメント 7件
投稿ガイドライン
コミュニティおよびコメント欄は、コミュニティや記事を介してユーザーが自分の意見を述べたり、ユーザー同士で議論することで、見識を深めることを目的としています。トピックスやコメントは誰でも自由に投稿・閲覧することができますが、ルールや目的に沿わない投稿については削除される場合もあります。利用目的をよく理解し、ルールを守ってご活用ください。
書き込まれたコメントは当社の判断により、違法行為につながる投稿や公序良俗に反する投稿、差別や人権侵害などを助長する投稿については即座に排除されたり、表示を保留されたりすることがあります。また、いわゆる「荒らし」に相当すると判断された投稿についても削除される場合があります。なお、コメントシステムの仕様や機能は、ユーザーに事前に通知することなく、裁量により変更されたり、中断または停止されることがあります。なお、削除理由については当社は開示する義務を一切負いません。
ユーザーが投稿したコメントに関する著作権は、投稿を行ったユーザーに帰属します。なお、コメントが投稿されたことをもって、ユーザーは当社に対して、投稿したコメントを当社が日本の国内外で無償かつ非独占的に利用する権利を期限の定めなく許諾(第三者へ許諾する権利を含みます)することに同意されたものとします。また、ユーザーは、当社および当社の指定する第三者に対し、投稿したコメントについて著作者人格権を行使しないことに同意されたものとします。
当社が必要と判断した場合には、ユーザーの承諾なしに本ガイドラインを変更することができるものとします。
以下のメールアドレスにお問い合わせください。
info@minnanokaigo.com
当社はユーザー間もしくはユーザーと第三者間とのトラブル、およびその他の損害について一切の責任を負いません。
2020年9月7日 制定