アドバンス・ケア・プランニング(ACP)に新しいルールが追加
緊急時の蘇生や搬送を中止できる
2019年12月16日から、東京消防庁は、「終末期患者のうち心肺蘇生を希望しない人」を救急搬送した際、蘇生や病院搬送を行わないという対応を決めました。
これまで、本人が元気なときに心肺蘇生を希望しない場合、救急隊員が患者を病院に搬送するまでの対応について、明確なルールがありませんでした。
そのため、家族が心肺蘇生の中止を申し出ても、救急隊員の立場ではどうすべきか判断が難しかったのです。
今後は、本人と家族が心肺蘇生について話し合い、かかりつけ医が確認をしている場合など、一定の条件下で蘇生中止ができるようになります。
この意思決定能力が低下してしまった場合に備え、救急時の対応を確認しておくという取り組みは、「アドバンス・ケア・プランニング(ACP)」と呼ばれています。
アドバンス・ケア・プランニング(ACP)とは何か
高齢化に伴い、終末期について話し合いをしておく重要性は高まりつつあります。ACPの定義について、改めて確認しておきましょう。
ACPとは「アドバンス・ケア・プランニング」を英語表記した際の頭文字に由来し、直訳すると「これからの治療やケアに関する話し合い」を指します。
つまり、不測の事態で病気やケガの治療に対する希望を意思表示できなくなった場合に備え、前もってその際の処置を家族と相談しておくことです。愛称として、「人生会議」と呼ばれています。
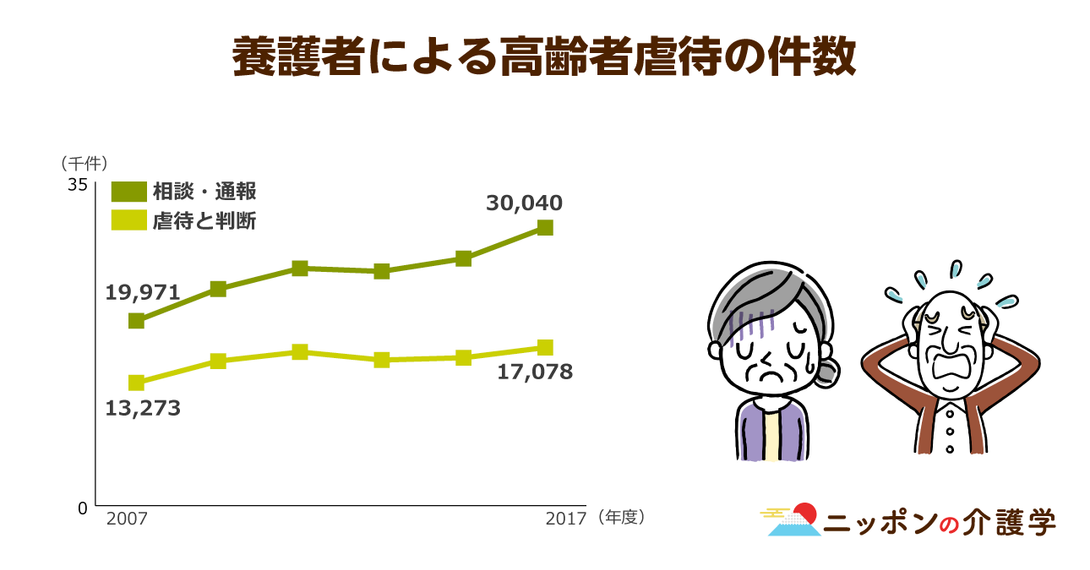
ACPの認知度はまだまだ低く、厚労省が発表したアンケート調査によると、ACPを「よく知っている」と答えた国民はたったの3%。「まったく知らない」と答えた人が75%を占めています。
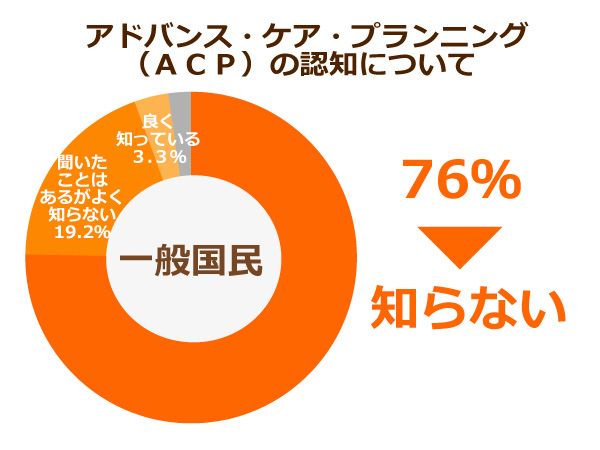
自分の人生の最期をどのように迎えるか…「終活」に直接つながる本人とその家族の話し合いが大切なのはいうまでもありません。
「死」に関するテーマがタブー視されている日本では、今後、積極的に議論していくことが求められます。
満足のいく終末期のためには事前の話し合いを
終末期の話し合いができているのは国民の半数
では人生の終末期について、家族や医師と話し合ったことがある人はどの程度いるのでしょうか。
厚生労働省がまとめた「人生の最終段階における医療に関する意識調査報告書」によると、話し合ったことがない国民は55.1%と約半数に上ります。
また、話し合ったことがない理由のトップは、「話し合うきっかけがなかったから」が56.0%でした。
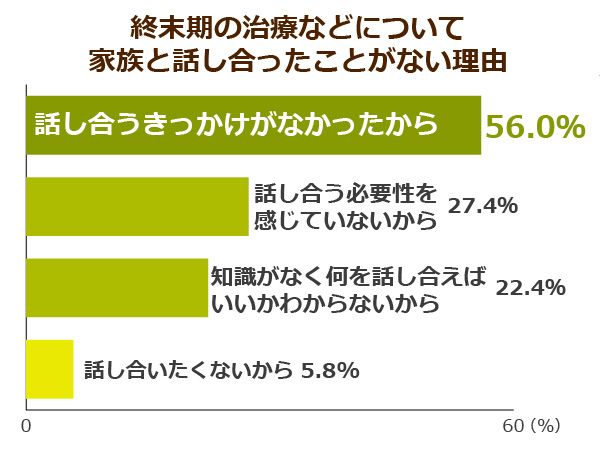
一方、話し合いをしたことがあると回答した人の4割は、入院先や施設入所、在宅療養などで身近な人の死を経験していることがわかっています。
また「今後、家族の病気や死に接した経験が話し合うきっかけになるだろう」と61.2%の人が回答。
身近な人の病気や死を経験したことがない国民の約4割は、きっかけがなければ、今後も終末期について家族で話し合わない可能性が高いと考えられるのです。
みずほ情報総研による看取りの経験者を対象にしたアンケートでも、高齢者の死期に関する調査結果が出されました。
本人が亡くなる2~3ヵ月前、医師や本人の心身状態から死期を予測したものの「もっと先だと思っていた」(20.2%)「突然でまったく予測していなかった」(17.1%)と回答。
家族の5人に1人は、直前になっても高齢者本人の死期が予測できていないことがわかりました。
実際に看取りをした人の4割に心残りがある
終末期について話し合った経験のない国民が多い反面、実際に看取りを経験した人の中には、「心残りがある」という人が42.5%もいました。
心残りがあると回答した理由のトップは、「大切な人の苦痛がもっと緩和されていたら」(39.8%)、次いで「あらかじめ身近で大切な人と人生の最終段階について話し合えていたら」(37.3%)となっていて、いざ本人の死が迫るとさまざまな後悔が浮かび上がるようです。
代理決定者として終末期の治療を判断する身近な家族でさえ、患者本人の意向をしっかり汲み取っているとは言えないデータもあります。
代理決定者のうち75%は、本人の意向の理解について「とても自信がある」と答えているものの、実際に正しく答えられた割合は21%にとどまっています。
そのうえ、いざ本人の終末期が迫ると、家族介護者のうち42.2%が「終末期のケアをどうするか」でほかの家族と言い争いになっているというアンケート結果もあります。
特にそれまで患者のケアを特定の家族が中心になって進めていた場合、ほかの家族との間で話がこじれやすくなります。
日頃からの家族同士のコミュニケーションが、いかに大切かがわかるデータです。
介護や医療スタッフへの認知・教育も課題
医療・介護スタッフの周知と研修は不十分
一人ひとりの終末期の希望を確認しておくことが大切とされる一方で、医療や介護の現場での体制作りも急がれます。
というのも、厚生労働省が2018年1月に発表したACPに関するアンケート調査結果によると、ACPについて介護職員は「知らない」(51.5%)、「聞いたことはあるがよく知らない」(42.6%)と回答。合計すると9割を超えています。
また、医師や看護師で「知らない」「よく知らない」と回答した割合はそれぞれ78.2%と79.1%で約8割。患者本人や家族はもちろん、終末期の治療に関わる医療や介護現場のスタッフの認知も進んでいません。
さらに、「人生の最終段階の意思決定支援に係わる研修経験」を「受けている」と答えたのは、医師21.5%、看護師18.9%、介護職員25.7%と2割程度です。
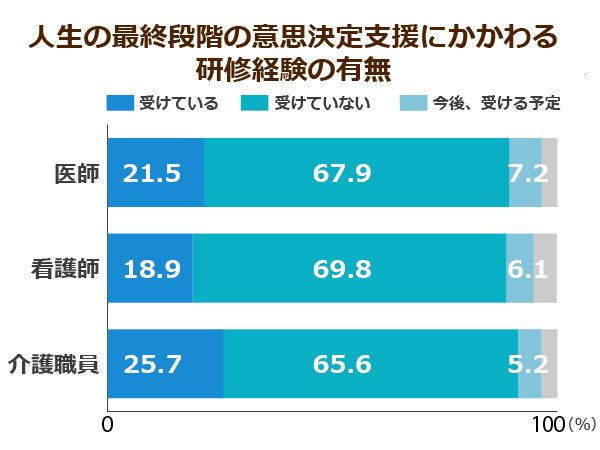
しかしACPの新ルールが適用されたことで、特別養護老人ホームなど終末期患者の看護や看取りの可能性が高い介護現場でも、適切な対応が必要になります。
例えば、利用者の救急搬送時にACPに基づいてかかりつけ医に引き継いだり、指示をあおいで心肺蘇生を中止するといったことです。
つまり、職員が日頃から対応できるように研修をしておくなどの準備が求められます。
ACPの必要性は今後も拡大していく
今後は、医師や看護師をはじめとする医療チーム、介護職員のケアチームがそれぞれの医療機関や施設で本人の終末期の希望をまとめる支援が必要。
本人とその家族で救急時や終末期の対応について話し合いを重ねること。さらに、医療やケア従事者が専門的な立場から救急搬送だけでなくもっと広い観点から本人の意思を尊重できる対応ができるよう、前もって合意をまとめておきましょう。
また、2019年6月開催の日本透析医学会の学術集会では、「人工透析治療の中止を認める」という現在のガイドラインを、終末期患者に限定したものから、終末期以外の患者にも拡大する方針が示されました。
今後、ACPは救急時や終末期以外の患者にも対応できるように拡大していくことが想定されます。






みんなのコメント
ニックネームをご登録いただければニックネームの表示になります。
投稿を行った場合、
ガイドラインに同意したものとみなします。
みんなのコメント 3件
投稿ガイドライン
コミュニティおよびコメント欄は、コミュニティや記事を介してユーザーが自分の意見を述べたり、ユーザー同士で議論することで、見識を深めることを目的としています。トピックスやコメントは誰でも自由に投稿・閲覧することができますが、ルールや目的に沿わない投稿については削除される場合もあります。利用目的をよく理解し、ルールを守ってご活用ください。
書き込まれたコメントは当社の判断により、違法行為につながる投稿や公序良俗に反する投稿、差別や人権侵害などを助長する投稿については即座に排除されたり、表示を保留されたりすることがあります。また、いわゆる「荒らし」に相当すると判断された投稿についても削除される場合があります。なお、コメントシステムの仕様や機能は、ユーザーに事前に通知することなく、裁量により変更されたり、中断または停止されることがあります。なお、削除理由については当社は開示する義務を一切負いません。
ユーザーが投稿したコメントに関する著作権は、投稿を行ったユーザーに帰属します。なお、コメントが投稿されたことをもって、ユーザーは当社に対して、投稿したコメントを当社が日本の国内外で無償かつ非独占的に利用する権利を期限の定めなく許諾(第三者へ許諾する権利を含みます)することに同意されたものとします。また、ユーザーは、当社および当社の指定する第三者に対し、投稿したコメントについて著作者人格権を行使しないことに同意されたものとします。
当社が必要と判断した場合には、ユーザーの承諾なしに本ガイドラインを変更することができるものとします。
以下のメールアドレスにお問い合わせください。
info@minnanokaigo.com
当社はユーザー間もしくはユーザーと第三者間とのトラブル、およびその他の損害について一切の責任を負いません。
2020年9月7日 制定